Vitiligo ocular: sintomas, diagnóstico e cuidados importantes
O que é vitiligo1 ocular?
O vitiligo1 ocular é uma manifestação menos conhecida do vitiligo1, uma doença crônica caracterizada pela perda de melanócitos2, as células3 responsáveis pela produção de melanina4. Enquanto o vitiligo1 cutâneo5 se manifesta principalmente por manchas brancas na pele6, o vitiligo1 ocular envolve alterações nas estruturas do olho7 que contêm melanina4, como a íris8, a coroide9, o epitélio10 pigmentar da retina11 e, mais raramente, o corpo ciliar12.
A melanina4 desempenha um papel fundamental no olho7, contribuindo para a proteção contra a luz excessiva, absorção de parte da radiação ultravioleta e redução da dispersão da luz dentro do globo ocular13, além da manutenção da função visual adequada. No vitiligo1 ocular, a destruição ou disfunção dos melanócitos2 oculares pode levar a alterações anatômicas e funcionais, embora muitos pacientes permaneçam assintomáticos por longos períodos.
O vitiligo1 ocular pode ocorrer isoladamente, mas é mais frequentemente observado em pacientes com vitiligo1 cutâneo5, especialmente naqueles com formas extensas ou de longa duração da doença. Apesar disso, o acometimento ocular clinicamente significativo é incomum, e nem todos os indivíduos com vitiligo1 cutâneo5 desenvolvem alterações oculares, o que sugere uma interação complexa entre fatores genéticos, imunológicos e ambientais.
Quais são as causas do vitiligo1 ocular?
As causas do vitiligo1 ocular estão intimamente relacionadas às causas do vitiligo1 sistêmico14. A principal hipótese etiológica aceita atualmente é a de um mecanismo autoimune15. Nesse contexto, o sistema imunológico16 passa a reconhecer os melanócitos2 como estruturas estranhas e os destrói por meio de linfócitos T autorreativos, especialmente linfócitos T CD8+, além da participação de mediadores inflamatórios e autoanticorpos.
Além da autoimunidade17, fatores genéticos exercem papel importante. Estudos mostram que pessoas com vitiligo1 frequentemente possuem histórico familiar da doença ou de outras condições autoimunes18, como tireoidite de Hashimoto, diabetes mellitus19 tipo 1 e anemia perniciosa20. Certos genes relacionados à regulação imunológica e à sobrevivência21 dos melanócitos2 estão associados a maior risco de desenvolvimento do vitiligo1, inclusive de possíveis manifestações oculares.
Fatores ambientais também podem atuar como gatilhos, incluindo estresse físico ou emocional intenso, infecções22, exposição a substâncias químicas e traumas. No caso do olho7, processos inflamatórios locais podem facilitar o ataque imunológico aos melanócitos2 oculares.
Adicionalmente, teorias envolvendo estresse oxidativo sugerem que o acúmulo de espécies reativas de oxigênio pode levar à morte dos melanócitos2, tornando-os mais vulneráveis à resposta autoimune15.
Qual é a fisiopatologia23 do vitiligo1 ocular?
A fisiopatologia23 do vitiligo1 ocular baseia-se na perda progressiva ou disfunção dos melanócitos2 presentes nas estruturas oculares. No olho7, essas células3 são encontradas principalmente na íris8, na coroide9 e no epitélio10 pigmentar da retina11.
O processo inicia-se, em geral, por uma ativação anormal do sistema imunológico16. Linfócitos T autorreativos infiltram os tecidos oculares e liberam citocinas24 inflamatórias, como interferon-gama25 e fator de necrose26 tumoral alfa. Essas substâncias promovem inflamação27 local e induzem apoptose28 dos melanócitos2.
A perda da melanina4 na íris8 pode resultar em áreas de hipopigmentação, alterando sua coloração. Na coroide9 e no epitélio10 pigmentar da retina11, a diminuição da melanina4 compromete a absorção adequada da luz e a proteção contra danos foto-oxidativos, podendo afetar a função visual em situações específicas.
O estresse oxidativo contribui para esse processo, uma vez que os melanócitos2 são particularmente sensíveis a danos causados por espécies reativas de oxigênio. Quando os mecanismos antioxidantes falham, ocorre maior destruição celular, perpetuando a doença.
Apesar dessas alterações, a maioria dos pacientes não desenvolve comprometimento visual importante.
Veja sobre "Perda súbita da visão29", "Vista cansada", "Vista embaçada" e "Hipertensão30 intraocular".
Quais são as características clínicas do vitiligo1 ocular?
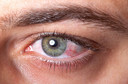
As características clínicas do vitiligo1 ocular variam amplamente. Muitos pacientes são assintomáticos e descobrem o envolvimento ocular apenas durante exames oftalmológicos de rotina. Quando presentes, os sinais31 clínicos mais comuns incluem alterações na pigmentação da íris8, como áreas mais claras ou heterocromia, que corresponde à diferença de coloração entre os olhos32 ou dentro do mesmo olho7.
Em alguns casos, observa-se despigmentação da coroide9, identificada em exames de fundo de olho33. Essa alteração geralmente não causa sintomas34 imediatos, mas pode estar associada a maior sensibilidade à luz, conhecida como fotofobia35.
Sintomas34 visuais, quando ocorrem, podem incluir visão29 embaçada, dificuldade de adaptação a ambientes muito claros e desconforto ocular. Episódios de inflamação27 ocular, como uveíte36 anterior ou posterior, são incomuns, mas podem ocorrer, sugerindo associação com mecanismos autoimunes18.
Alguns estudos também descrevem alterações discretas do filme lacrimal e maior frequência de sintomas34 de olho7 seco em pacientes com vitiligo1. O vitiligo1 ocular não costuma causar perda visual severa na maioria dos casos, diferentemente de outras doenças inflamatórias oculares mais agressivas.
Como o médico diagnostica o vitiligo1 ocular?
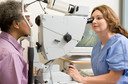
O diagnóstico37 do vitiligo1 ocular é realizado principalmente pelo oftalmologista38, geralmente em conjunto com o dermatologista. Ele se baseia na avaliação clínica, no histórico do paciente e em exames oftalmológicos específicos. A anamnese39 detalhada é fundamental, incluindo a presença de vitiligo1 cutâneo5, doenças autoimunes18 associadas e sintomas34 oculares.
No exame físico, a biomicroscopia com lâmpada de fenda permite avaliar a íris8 e identificar áreas de despigmentação. O exame de fundo de olho33 é essencial para detectar alterações na coroide9 e no epitélio10 pigmentar da retina11. Em alguns casos, exames complementares como a tomografia de coerência óptica (OCT) e a angiografia40 fluoresceínica podem ser utilizados para avaliar a integridade das camadas retinianas e possíveis alterações estruturais. A autofluorescência de fundo e a retinografia41 também podem auxiliar na documentação das alterações pigmentares.
Não existem exames laboratoriais específicos para confirmar o vitiligo1 ocular, mas testes podem ser solicitados para investigar doenças autoimunes18 associadas, especialmente alterações da tireoide42.
O diagnóstico37 diferencial pode incluir outras causas de hipopigmentação ocular, como síndrome43 de Vogt-Koyanagi-Harada, inflamações44 oculares crônicas, trauma ocular e algumas doenças congênitas45 da pigmentação.
Como o médico trata o vitiligo1 ocular?
O tratamento do vitiligo1 ocular depende da presença ou não de sintomas34 e de complicações associadas. Em pacientes assintomáticos, geralmente não é necessário tratamento específico, sendo recomendado apenas acompanhamento oftalmológico periódico.
Quando há inflamação27 ocular, como uveíte36, o tratamento pode incluir colírios corticosteroides e, em alguns casos, midriáticos/cicloplégicos e medicamentos imunossupressores tópicos ou sistêmicos46, sempre sob rigorosa supervisão médica.
Em situações mais graves ou recorrentes, pode ser necessária terapia imunomoduladora sistêmica conduzida por especialista.
Medidas de proteção ocular são frequentemente indicadas, como o uso de óculos escuros com filtro ultravioleta, especialmente para pacientes47 com fotofobia35 ou despigmentação significativa.
Atualmente, não existem terapias capazes de restaurar a pigmentação ocular de forma consistente. O foco do tratamento é o controle da inflamação27, a prevenção de complicações e a preservação da função visual. Nos pacientes com sintomas34 de olho7 seco, lágrimas artificiais podem proporcionar alívio sintomático48.
Como evolui o vitiligo1 ocular?
A evolução do vitiligo1 ocular é variável e, na maioria dos casos, benigna. Muitos pacientes permanecem estáveis ao longo dos anos, sem progressão significativa das alterações pigmentares ou comprometimento visual. Em alguns indivíduos, o vitiligo1 ocular pode acompanhar a evolução do vitiligo1 cutâneo5, apresentando períodos de estabilidade intercalados com fases de progressão.
A presença de doenças autoimunes18 associadas pode influenciar o curso da doença. O acompanhamento regular é importante para identificar precocemente possíveis inflamações44 oculares ou outras alterações que possam impactar a visão29. De modo geral, o prognóstico49 visual costuma ser favorável quando o paciente é adequadamente acompanhado.
Quais são as complicações possíveis com o vitiligo1 ocular?
As complicações do vitiligo1 ocular são relativamente raras, mas podem ocorrer. A principal delas é a uveíte36, uma inflamação27 das estruturas internas do olho7, que pode causar dor, vermelhidão, fotofobia35 e redução da acuidade visual50 se não tratada adequadamente. Outras possíveis complicações incluem aumento da sensibilidade à luz, desconforto ocular crônico51 e, em casos excepcionais, alterações visuais associadas à disfunção do epitélio10 pigmentar da retina11.
Em pacientes com uveíte36 persistente ou recorrente, podem ocorrer complicações secundárias, como catarata52, glaucoma53 e edema macular54 inflamatório. Embora o vitiligo1 ocular raramente leve à cegueira, seu reconhecimento é importante para garantir acompanhamento adequado e prevenir consequências mais graves, especialmente em pacientes com doenças autoimunes18 sistêmicas associadas.
Leia também sobre "Diferenças entre Oftalmologia, Optometria e Ortóptica55" e "Fundo de olho33" e "Gonioscopia56".
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites da U.S. National Library of Medicine e do JAAD - Journal of American Academy of Dermatology.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.