Lesão muscular: como diferenciar um simples estiramento de uma ruptura muscular grave
O que é ruptura muscular?
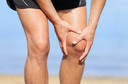
A ruptura muscular é a interrupção da continuidade das fibras musculares1 ou de seus tendões2, resultante da aplicação de uma força superior à capacidade de resistência elástica do tecido3. Embora frequentemente chamada de "estiramento" em seus graus mais leves, a lesão4 representa um espectro de dano estrutural comum em indivíduos fisicamente ativos, atletas e trabalhadores submetidos a esforços biomecânicos agudos.
Essa lesão4 pode envolver desde microlesões proteolíticas em algumas fibras, com recuperação rápida, até a avulsão completa do músculo ou da junção miotendínea, local onde a maioria das rupturas ocorre devido à transição de propriedades mecânicas entre tecidos.
Clinicamente, a ruptura muscular é classificada em três graus:
- o grau I envolve um estiramento de menos de 5% das fibras, sem perda de continuidade macroscópica;
- o grau II é caracterizado pela ruptura parcial com presença de hematoma5 e perda funcional moderada;
- e o grau III corresponde à ruptura total da unidade musculotendínea, frequentemente associada à formação de um hiato visível e incapacidade funcional importante.
Quais são as causas da ruptura muscular?
As causas da ruptura muscular são diversas e, em geral, estão relacionadas à sobrecarga mecânica aguda sobre um tecido3 vulnerável. Movimentos excêntricos bruscos, explosivos ou mal coordenados, como arrancadas rápidas, saltos e mudanças súbitas de direção, estão entre os fatores mais comuns, especialmente em músculos6 biarticulares como os isquiotibiais, reto7 femoral e gastrocnêmio.
A falta de aquecimento adequado (que reduz a viscosidade8 tecidual), o alongamento insuficiente, a fadiga9 muscular (que diminui a capacidade de absorção de energia) e desequilíbrios entre grupos musculares agonistas e antagonistas aumentam significativamente o risco.
Condições sistêmicas também influenciam, como idade avançada, desidratação10, deficiências nutricionais e doenças metabólicas. Vale destacar ainda o risco aumentado pelo uso de certos medicamentos, como antibióticos da classe das fluoroquinolonas, corticoides ou anabolizantes, além do histórico prévio de lesões11, que é o principal fator preditivo para novas rupturas.
Veja mais em "Benefícios do alongamento para o corpo", "Cinesiologia" e "Acupuntura".
Qual é a fisiopatologia12 da ruptura muscular?
Do ponto de vista fisiopatológico, a ruptura ocorre quando o estresse de tração excede a capacidade de adaptação do citoesqueleto da fibra. Durante a contração muscular excêntrica, em que o músculo se alonga enquanto gera tensão, as fibras são submetidas a tensões de cisalhamento13 elevadas. Quando essa tensão ultrapassa os limites fisiológicos, ocorre o rompimento dos sarcômeros e das miofibrilas14, gerando uma falha estrutural que se propaga pelo tecido conjuntivo15 (epimísio, perimísio e endomísio).
Esse dano leva à ruptura de vasos sanguíneos16, resultando em sangramento intramuscular e formação de hematoma5. Imediatamente, inicia-se uma resposta inflamatória aguda, com liberação de mediadores que promovem dor e edema17. Nas primeiras 48 a 72 horas, ocorre a fase de destruição e inflamação18, seguida pela fase de reparação, na qual células19 satélites (células-tronco20 musculares) proliferam para formar novas fibras, enquanto fibroblastos21 sintetizam colágeno22 para selar a falha. Por fim, a fase de remodelação organiza a cicatriz23 e recupera a capacidade contrátil, embora o tecido3 cicatricial possa ser menos elástico que o original.
Quais são as características clínicas da ruptura muscular?
As características clínicas variam conforme a gravidade.
Nos casos leves (grau I), o paciente relata dor discreta, sensação de tensão e desconforto durante o movimento, sem grande limitação. Nas rupturas parciais (grau II), a dor é intensa e súbita, descrita como uma “fisgada” ou "pedrada". Observa-se edema17 local, equimose24, sensibilidade à palpação25, diminuição da força e limitação dos movimentos.
Nas rupturas completas (grau III), a dor é intensa e imediata, acompanhada de incapacidade funcional imediata. Pode haver o sinal26 do "degrau" (uma depressão no local da ruptura), retração do ventre muscular (aspecto de "bola" no músculo) e hematoma5 extenso, que pode se tornar evidente por gravidade em regiões distais27 à lesão4 dias após o trauma.
Como o médico diagnostica a ruptura muscular?
O diagnóstico28 é fundamentalmente clínico, baseado na história e no exame físico. O médico investiga o mecanismo da lesão4, a intensidade do esforço e o momento do início dos sintomas29. Durante o exame físico, avalia-se a presença de dor à palpação25, edema17 e equimose24, e são realizados testes de força manual contra resistência.
Exames de imagem são utilizados para determinar a extensão precisa e orientar o prognóstico30. A ultrassonografia31 é amplamente empregada por ser acessível e dinâmica, permitindo avaliar o músculo em movimento. A ressonância magnética32 é o padrão-ouro, indicada especialmente para planejar cirurgias ou avaliar atletas de elite, pois permite a diferenciação detalhada entre edema17 muscular e ruptura real, além de identificar o envolvimento de estruturas adjacentes com maior sensibilidade.
Saiba também sobre "Ruptura de menisco33", "Rompimento do tendão de Aquiles34", "Distensão muscular" e "Síndrome35 cervicobraquial".
Como o médico trata a ruptura muscular?
O tratamento depende do grau da lesão4 e do perfil do paciente. Na fase aguda (primeiras 48 a 72 horas), adota-se o protocolo PEACE & LOVE (Proteção, Elevação, Evitar [Avoid] anti-inflamatórios em excesso, Compressão e Educação; seguidos de Carga [Load] progressiva, Otimismo, Vascularização e Exercício). O uso de analgésicos36 é indicado, mas o uso indiscriminado de anti-inflamatórios não esteroidais (AINEs) deve ser cauteloso, pois pode interferir na fase inicial de reparação tecidual.
Após a fase aguda, a reabilitação fisioterapêutica é essencial, evoluindo de exercícios isométricos para isotônicos e, finalmente, excêntricos, visando restaurar a força e a coordenação. O tratamento cirúrgico é raro e reservado para rupturas completas em atletas de alta demanda, avulsões tendíneas com grande afastamento das extremidades ou quando há falha no tratamento conservador.
Como é a evolução da ruptura muscular?
A evolução é favorável quando o diagnóstico28 é precoce. Lesões11 de grau I costumam apresentar recuperação em uma a duas semanas. Rupturas de grau II podem exigir de três a oito semanas de reabilitação. As rupturas completas demandam períodos mais longos, podendo ultrapassar três meses.
O retorno às atividades deve ser baseado em critérios funcionais e não apenas no tempo, respeitando a ausência de dor, a recuperação da força simétrica ao membro oposto e a amplitude de movimento completa para evitar recidivas37, que são comuns em retornos precoces.
Quais são as complicações possíveis com a ruptura muscular?
Embora o prognóstico30 seja bom, a ruptura pode evoluir com complicações se negligenciada. A formação de fibrose38 muscular excessiva (cicatriz23 inelástica) pode comprometer a função do músculo e favorecer recorrências39. Outras complicações incluem a calcificação40 intramuscular, conhecida como miosite ossificante, onde o tecido3 muscular é substituído por tecido ósseo41 após hematomas42 severos; dor crônica; fraqueza persistente; e limitação funcional.
Em situações de trauma de alta energia, grandes hematomas42 podem levar à síndrome compartimental43, uma emergência44 médica decorrente do aumento da pressão intramuscular que compromete a circulação45 e a viabilidade nervosa.
Veja sobre "Reabilitação funcional", "Método de Busquet" e "Hidroterapia46".
Referências:
As informações veiculadas neste texto foram extraídas principalmente dos sites da Sociedade Beneficente Israelita Brasileira Albert Einstein e da SBOT - Sociedade Brasileira de Ortopedia e Traumatologia.
As notas acima são dirigidas principalmente aos leigos em medicina e têm por objetivo destacar os aspectos mais relevantes desse assunto e não visam substituir as orientações do médico, que devem ser tidas como superiores a elas. Sendo assim, elas não devem ser utilizadas para autodiagnóstico ou automedicação nem para subsidiar trabalhos que requeiram rigor científico.